Гинекологические заболевания у женщин
Предменструальный синдром (ПМС) – реальное состояние, с которым миллионы женщин борются каждый месяц. 85 процентов женщин имеют, по крайней мере, один из симптомов ПМС во время их месячного цикла, но большинство из этих симптомов проявляются в легкой форме и не отражает диагноз истинного ПМС. И на противоположном конце спектра, женщины, которые испытывают серьезные эмоциональные переживания перед их периодами, не имеют ПМС, но имеют более серьезное состояние, известное как предменструальное дисфорическое расстройство (ПМДР).
- ПМС, что это такое на самом деле?
- Классификация
- Факторы риска возникновения ПМС
- Симптомы ПМС
- Симптомы предменструального синдрома:
- Причины предменструального синдрома
- Виды ПМС
- Формы ПМС по преобладанию признаков:
- Формы ПМС по выраженности, длительности и количеству симптомов:
- Зависит ли ПМС от возраста женщины?
- ПМС и гормоны
- Как отличить ПМС от беременности?
- Диагностика ПМС
- Лечение ПМС
- Предменструальный синдром — препараты
- Как снять ПМС народными средствами
- Профилактика ПМС
- К кому обратится при ПМС?
- Видео о ПМС
ПМС, что это такое на самом деле?
Предменструальный синдром, или ПМС — это комплекс множества нарушений физического и психоэмоционального состояния женщины, которые возникают за две недели до менструации и проходят сразу после появления менструального кровотечения. Симптомы ПМС появляются под действием внешних и внутренних факторов на фоне врождённой или приобретённой неустойчивости гормональной системы. Эта патология значительно снижает не только трудоспособность, но и качество жизни женщины, поскольку возникает в период её наибольшей социальной и профессиональной активности.

Данный синдром начинает проявляться до начала менструального цикла, длится около двух недель и прекращается с появлением менструальных кровотечений. Частота ПМС составляет 25-30 % среди здоровых женщин, половина женского населения испытывает симптомы ПМС в 50 % случаев
По историческим справкам, первым учёным, который занимался изучением ПМС, считается древнеримский медик Гален (II в. н. э.). Он связал болезненные ощущения у женщин перед началом менструации с фазами Луны. Научное обоснование ПМС впервые дал английский гинеколог Р. Франк в 1931 году. Он сформулировал, систематизировал и объяснил ряд причин периодически возникающих психических и физических нарушений у женщин.
ПМС, наряду с артериальной гипертензией, ожирением, болезнью Альцгеймера и синдромом хронической усталости, рассматривается как болезнь цивилизации. В большей степени он затрагивает женщин, проживающих в городе и занимающихся интеллектуальным трудом. Это связано с регулярными стрессами, которые неблагоприятно влияют на психику женщины.
Основные факторы риска развития ПМС:
- проживание в крупных городах;
- принадлежность к европеоидной расе;
- интеллектуальный труд;
- поздняя беременность и роды — после 35 лет;
- наследственная предрасположенность — наличие признаков ПМС у мамы или сестры [12];
- стрессы;
- чрезмерное количество беременностей и родов — больше 3-5;
- искусственные аборты и самопроизвольные выкидыши;
- послеродовая депрессия и гестоз — поздний токсикоз;
- гинекологические операции и воспалительные болезни женских половых органов: аденомиоз (разрастание эндометрия матки), аднексит (воспаление придатков матки), оофорит (воспаление яичников), эндометрит (воспаление матки);
- черепно-мозговые травмы;
- неправильное питание — вредная пища (фастфуд, пищевые красители, консерванты), недоедание и др.;
- отсутствие рационального режима труда и отдыха;
- заболевания эндокринной системы — сахарный диабет, гипотиреоз;
- недостаточная физическая активность;
- курение — больше всех ПМС подвержены женщины, которые начали курить ещё в подростковом возрасте.
ПМС (предменструальный синдром) – особый период у многих женщин, возникающий за 2-10 дней до начала менструации (месячных), который характеризуется психоэмоциональными, вегетососудистыми и обменно-эндокринными нарушениями.
В разной степени с ПМС сталкиваются около 75% женщин, у 10% из которых, симптомы настолько выражены, что они становятся нетрудоспособными.
Интересным фактом также является то, что интерес к ПМС в сети проявляют не только женщины, но и мужчины, возможно пытаясь найти разгадку в иногда странном поведении своих половинок.
Классификация
Форма протекания ПМС бывает различной:
- Нервно-психическая на фоне нарушений со стороны ЦНС с появлением плаксивости, депрессии, немотивированной агрессии, раздражительности.
- Вегетососудистая, с появлением у женщин скачков давления, тошноты, головной боли, учащенного сердцебиения, головокружения.
- Эндокринная при нарушении обмена веществ в сопровождении приступами метеоризма, повышением потливости и температуры до 39 гр, сильной жаждой, одышкой, диареей, снижением интеллекта и памяти.
- Цефалгическая при выявлении гипертензии, заболеваний сердечно – сосудистой системы.
- Кризовая, как более тяжёлая форма, часто возникающая на фоне сильного переутомления, стресса и переживаний. Проявляется в виде скачков АД, тяжести и чувства сдавливания в грудине, учащения сердцебиения, панических атак, мигрени.
Признаки ПМС у женщин имеют разное направление. Для некоторых это – обычное явление и даже не повод обращать внимание. Более восприимчивые женщины начинают устраивать настоящую панику и пребывать в депрессии перед менструацией, ожидая неприятных проявлений.
С учетом индивидуальных особенностей организма врачи различают 3 варианта развития синдрома:
- появление симптоматики во 2-ой фазе цикла и полное прохождение с приходом месячных;
- исчезновение признаков после полного прекращения менструации, но с возрастом усиление проявлений;
- прогрессирование неприятных проявлений с приходом менструации и полное исчезновение через 2-3 дня после ее прекращения.
Факторы риска возникновения ПМС
Ученые не могут доподлинно объяснить, почему у женщин развивается синдром ПМС.
По теории фактором может стать психосоматика человека или гормональный сбой. Во второй фазе менструального цикла становится крайне нестабильным коэффициент половых гормонов.
Эстрогены, призванные улучшать творческий интеллект и психическое состояние начинают испытывать сильнейший дисбаланс.
Прогестерон при накоплении в избытке, вызывая у многих женщин неподдельное отчаяние и даже негодование.
Уровень андрогенов, отвечающих за энергию и работоспособность, резко повышается. Наблюдается сбой многих функций и организм начинает неадекватно себя вести. Гормоны, отвечающие за эмоции и поведение, негативно воздействуют на отделы головного мозга.
Спровоцировать синдром может:
- наследственный фактор;
- сбой эндокринной системы;
- психовегетативное отклонение.
Подобные колебания половых гормонов отражаются на лимбических отделах мозга. Негативно на циклические изменения влияют на настроение эндорфины и эстрогены.
Если уровень эндорфинов повышается, а прогестерона – снижается, то у женского пола наблюдается:
- отечность;
- необъяснимая агрессия;
- расстройства желудка, сердечно – сосудистой системы;
- психические расстройства перед ПМС при недостатке серотонина, как гормона радости, что и приводит психическим расстройствам, проявлению депрессии, грусти, плаксивости;
- нехватка витамина B6 в организме, а это – переменчивость настроения, гиперчувствительность, повышенная усталость. Если не хватает магния, то женщины испытывают головокружение, головную боль, признаки тахикардии.
Менструальный цикл имеет 2 фазное течение.
Сначала формируется фолликул, далее:
- развивается и растет яйцеклетка;
- созревает под воздействием эстрогена, как женского основного гормона;
- яйцеклетка выходит из фолликула с формированием желтого тела;
- продуцируется прогестерон, способствующий наступлению беременности, увеличение живота, набуханию молочных желез.
Читать также Альгодисменорея — причины, симптомы, диагностика, лечение болезненных менструаций
В случае не оплодотворения яйцеклетка начинает отмирать и распадаться. В это время как раз и наблюдается снижение уровня прогестерона, гормональные скачки, рост эстрогена.
Скачки будут более ощутимыми при внутренних хронических заболеваниях в женском организме.
На признаки ПМС могут повлиять провоцирующие факторы:
- аборт;
- черепно-мозговая травма;
- недостаточное питание;
- усталость;
- перенапряжение.
По статистике часто страдают ПМС курящие дамы или с низкой массой тела при индексе не более 30. В частности ожирение может стать причиной проявления синдрома. Не исключён генетический фактор и передача по наследству.
Сыграть злую шутку и спровоцировать синдром могут:
- осложненные роды,
- оперативное вмешательство,
- гинекологические заболевания,
- незапланированный аборт.
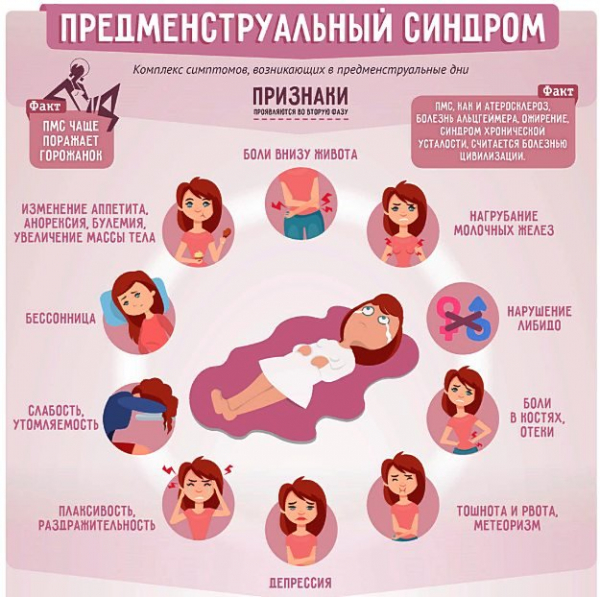
Симптомы ПМС
У каждой женщины свои индивидуальные симптомы предменструального синдрома и различное их количество. В зависимости от разных факторов признаки ПМС каждый раз могут быть менее или более выражены.
Симптомы предменструального синдрома:
- частая смена настроения;
- плаксивость;
- забывчивость;
- беспокойство, чувство страха;
- приступы раздражительности, агрессии;
- психологическое напряжение;
- быстрая утомляемость;
- повышенный аппетит;
- отечность;
- набухание и боль в груди;
- головная боль;
- головокружение;
- боль внизу живота;
- боль в пояснице и ногах;
- учащенное сердцебиение;
- тошнота;
- увеличение веса;
- депрессия.
Причины предменструального синдрома
До настоящего времени гинекология как наука не может однозначно сказать, какие факторы и причины лежат в основе развитии предменструального синдрома. Считается, что способствуют возникновению и более тяжелому течению ПМС ранее перенесенные стрессы, нейроинфекции, хирургическое прерывание беременности (аборт), травмы и операции, а также различные гинекологические и общесоматические заболевания, создающие фон для проявлений предменструального синдрома.
Наиболее распространенным является мнение, что причинами, определяющими развитие предменструального синдрома, являются гормональные колебания, происходящие в женском организме в течение менструального цикла. Эти наблюдения лежат в основе гормональных теорий происхождения предменструального синдрома.
Одна из теорий рассматривает как основополагающую причину предменструального синдрома — изменение соотношения гормонов прогестерона и эстрогена во второй половине менструального цикла. Избыток выработки эстрогенов ведет к задержке жидкости в тканях, отекам, набуханию молочных желез, сердечно-сосудистым нарушениям. Влияние эстрогенов на структуры головного мозга вызывает нервно-эмциональные нарушения – депрессию или агрессию, раздражительность, плаксивость и т. д. Другая гормональная теория связывает предменструальный синдром с гиперсекрецией гормона пролактина, вызывающего задержку воды и натрия, изменения в грудных железах.
В развитии предменструального синдрома также доказана определенная роль простагландинов – гормоноподобных веществ, вырабатывающихся в тканях организма и участвующих в регуляции многих физиологических процессов. Избыток простагландинов вызывает мигренеподобные головные боли, пищеварительные расстройства, вегето-сосудистые реакции.
Другие многочисленные теории рассматривают в качестве причин возникновения предменструального синдрома расстройства водно-солевого обмена (теория водной интоксикации), дефицит витаминов (витамина А, В6) и микроэлементов (кальция, магния, цинка), генетический фактор, гипоталамические нарушения. Ряд исследователей полагает, что предменструальный синдром вызывается целым комплексом причин, которые являются индивидуальными в каждом клиническом случае. Поэтому диагностика предменструального синдрома имеет свою специфику и определенные сложности.
Гормональная теория. Предполагает, что развитие и течение предменструального синдрома связано с избытком эстрогенов и недостатком прогестерона.
Теория водной интоксикации. Данная теория считает, что появление и сложность течения ПМС определяется изменениями в системе ренин-ангиотензин-альдостерон и высоким уровнем серотонина.
Теория простагландиновых нарушений. Объясняет наличие и течение предменструального синдрома изменением баланса простагландина Е1.
Нарушение обмена нейропептидов (серотонина, дофамина, опиоидов, норадреналина и др.). Меланостимулирующий гормон гипофиза при взаимодействии с бета-эндорфином может способствовать изменению настроения. Эндорфины повышают уровень пролактина, вазопрессина и ингибируют действие простагландина Е в кишечнике, в результате чего наблюдается набухание молочных желез, запор и вздутие живота.
Развитию ПМС также могут способствовать: авитаминоз, гиповитаминоз (в частности дефицит витаминов B6, A и макро- микроэлементов — кальция, магния и цинка), стресс, роды, аборт, нейроинфекции, генетический фактор (наличие и характер протекания ПМС может передаваться по наследству) и др.
Виды ПМС
Классификация ПМС разделяет предменструальный синдром на следующие виды:
Формы ПМС по преобладанию признаков:
Отечная форма ПМС. Для данной формы характерны такие симптомы: отеки голеней, лица, пальцев, болезненность и набухание молочных желез, жажда, потливость, кожный зуд, нарушения ЖКТ (диарея или запор, метеоризм), раздражительность, головные боли, суставные боли, прибавка в весе.
Нейропсихическая форма. Характеризуется раздражительностью, агрессивностью, бессонницей, депрессивным состоянием, апатией, утомляемостью. У некоторых женщин возможны обонятельные и слуховые галлюцинации, грусть, страх, ослабление памяти, суицидальные мысли, беспричинный смех или плач. Также, возможно появление таких симптомов, как головокружение, головная боль, метеоризм, нарушение аппетита, болезненность и набухание молочных желез, сексуальные расстройства.
Цефалгическая форма. Проявляется неврологической и вегетативно-сосудистой симптоматикой: головня боль с тошнотой, головокружение, понос, рвота, учащенное сердцебиение, боль в области сердца, повышенная чувствительностью к запахам, агрессивность, раздражительность и бессонница.
Кризовая форма. В данной форме предменструального синдрома возникают симпатоадреналовые кризы, при которых повышается артериальное давление, также могут возникать боли в области сердца, тахикардия и чувство страха. Приступы заканчиваются обычно обильным мочеотделением. Такая форма ПМС может возникнуть из-за стрессовых ситуаций или переутомления, также, может развиться в результате нелеченных отечной, нейропсихической или цефалгической форм. Кризовой форме больше подвержены женщины после 40.
Формы ПМС по выраженности, длительности и количеству симптомов:
Легкая форма. Симптомы появляются за 2-10 дней до начала менструации, чаще их 3-4, значительно выражены лишь 1 или 2 симптома.
Тяжелая форма. Симптомы возникают за 3-14 дней до начала месячных. Всего симптомов 5-12. При этом, 2-5 или все из них выражены максимально.
Зависит ли ПМС от возраста женщины?
В ходе проведенных многочисленных наблюдений выявлено, что больше всего страдают патологией женщины в возрасте 25-30 лет. Конечно, провокаторами могут выступить тяжелые внутренние заболевания, вредные привычки, неправильное питание, отрицательные наклонности.
Как правило, ПМС подвержены женщины со слабой нервной системой, ранимые и неустойчивые перед стрессами, принимающие всё близко к сердцу.
Согласно гипотезе, повлиять на возникновение ПМС могут:
- заболевания эндокринной системы;
- нарушение режима дня;
- скудное питание
- переедание;
- эмоциональные нагрузки;
- физическая утомляемость, подъем тяжестей.
Симптомы могут протекать в легкой или тяжелой форме. При ПМС явный признак — это цикличность. Самочувствие то ухудшается за 2 — 10 дней до месячных, то бесследно исчезает с их приходом. Появление расстройства протекает плавно, часто переходит в сильную и продолжительную мигрень.
При появлении же болей перед менструацией либо с ее приходом совместно с выделениями кровяными в середине цикла вероятнее всего, что имеет место быть развитие гинекологических болезней: дисменорея, эндометрит.
Читать также Правильная гигиена для интимных зон: советы и правила
Нет точного ответа на вопрос, влияет ли возраст женщины на появление предменструального синдрома. У одних он проявляется постоянно, у других — периодически или отсутствует вовсе.
Каждый организм индивидуален, но по статистике почти половина женщин в мире страдает ПМС, особенно в возрастной категории — 30-40 лет и их – почти 60%. Сталкиваются с синдром дамы в более позднем репродуктивном возрасте. А вот до 30 лет отмечена всего 1/5 часть из общего числа. Больше подвержены синдрому интеллектуалки и худенькие девушки с низкой индексацией массы тела.
ПМС и гормоны
Бытует мнение, что на ПМС влияет гормональный фон, в частности сбой, резкое увеличение концентрации одних гормонов и понижение других. Но врачи заверяют, что если овуляторный цикл урегулирован, значит, гормональных нарушений не должно быть.
Согласно теории, на развитие ПМС может повлиять интоксикация, нехватка витаминов и жирных кислот в организме, аллергия, психосоматика, дисфункция альдостероновой системы.
При синдроме значительно увеличивается число эстрогена и снижается число гестагена. Если появилась головная боль, отечность и метеоризм, то вероятно, что происходит задержка натрия и жидкости в организме. Этому также способствуют эстрогены, активируя альдостероновую систему.
Если снижен уровень глюкозы и калия в крови, то появляются признаки:
- боли в сердце;
- тахикардия;
- слабость;
- недомогание;
- головная боль;
- снижение активности гестагенов.
ПМС как будто отодвигает наступление менструации. Реакция отражается в виде повышения температуры, болезненность в груди. При явно завышенном уровне пролактина во второй фазе менструального цикла происходят телесные, соматические и психические изменения.
Гормональный фон при ПМС явно нестабилен. Организм чутко реагирует на все проявления и выплескивает тем самым в виде реакции в ответ неприятной симптоматикой.
Как отличить ПМС от беременности?
Часто женщины путают синдром с наступлением беременности, хотя состояния — разные и их легко отличить между собой. Достаточно понять некоторые нюансы и специфичность заболевания.
При синдроме искажаются вкусы, появляется аппетит, тошнит в утренние часы. Признаки схожи с наступлением беременности. То вдруг хочется шоколада или другого чего-то вкусного. Хотя и нет задержки месячных, но ломит в спине. Это не может означать, что женщина беременна.
Внимание! Ломота в спине — это более верный признак позднего срока беременности.
Присущи беременности резкие перепады настроения и плохое самочувствие.
Однако, выраженные признаки ПМС:
- подавленность;
- депрессия;
- тревожность.
Если болит внизу живота, то боль при беременности — кратковременная и ненавязчивая. Различие при синдроме в том, что она проявляется более сильно и длительно по времени, может продолжаться на протяжении всей менструации.
Женщинам важно прислушиваться к своему организму, конечно, задержка в 2-3 дня еще не свидетельствует о наступлении беременности. А вот как раз появление крови за несколько дней до начала менструации по причине излияния яйцеклетки в маточное тело, когда на нижней одежде появляется несколько розовых капель, должны насторожить.
Если учитывать базальную температуру, то с приходом овуляции она повышена. Начинает опускаться перед месячными до 36,7 градусов, что свидетельствует о приходе месячных. При отсутствии снижения температуры до данной отметки можно заподозрить беременность либо воспаление шейки матки.
Бывает, что отходят густые выделения, постепенно сменяющие на водянистые по причине задержки выработки прогестерона. Женщинам в данном случае рекомендуется купить дополнительный тест на беременность и провериться.
Признаки при ПМС и беременности могут не сильно отличаться:
- утомляемость,
- набухание молочных желез,
- раздражительность,
- тошнота
- скачки АД,
- боль в пояснице,
- эмоциональная неуравновешенность.
Женщинам бывает нелегко найти отличия. Хотя можно пойти простым путем. При появлении плохого самочувствия подождать прихода месячных, а в случае задержки — провериться на беременность и купить тест, как довольно чувствительный к гормону ХГЧ при выделении с мочой, когда показывает результат в 100% на 10-11 сутки после зачатия.
Конечно, при проявлении ПМС лучше посетить гинеколога. Врач осмотрит полость матки и назначит УЗИ при подозрении на наступившую беременность.
Диагностика ПМС
Для диагностики ПМС необходимо обратится к гинекологу. Он ознакомится с жалобами и анамнезом пациентки. Поставить диагноз ПМС поможет цикличность приступов заболевания и симптоматика, которая возникает до начала менструации и ослабевает или исчезает при ее появлении.
Основным диагностическим критерием предменструального синдрома является цикличность, периодический характер возникающих накануне менструации жалоб и их исчезновение после менструации.
Диагноз «предменструальный синдром» может быть поставлен на основании следующих признаков:
- Состояние агрессии или депрессии.
- Эмоциональная неуравновешенность: перепады настроения, плаксивость, раздражительность, конфликтность.
- Плохое настроение, чувство тоски и безысходности.
- Состояние тревоги и страха.
- Снижение эмоционального тонуса и интереса к происходящим событиям.
- Повышенная утомляемость и слабость.
- Понижение внимания, ухудшение памяти.
- Изменение аппетита и вкусовых пристрастий, признаки булимии, увеличение веса.
- Бессонница или сонливость.
- Болезненное напряжение молочных желез, отеки
- Головные, мышечные или суставные боли.
- Ухудшение течения хронической экстрагенитальной патологии.
Проявление пяти из вышеперечисленных признаков при обязательном наличии хотя бы одного из четырех первых позволяет с уверенностью говорить о предменструальном синдроме. Важным звеном диагностики является ведение пациенткой дневника самонаблюдения, в котором она на протяжении 2-3 циклов должна отмечать все нарушения в своем самочувствии.
Исследование в крови гормонов (эстрадиола, прогестерона и пролактина) позволяет установить форму предменструального синдрома. Известно, что отечная форма сопровождается уменьшением уровня прогестерона во второй половине менструального цикла. Цефалгическая, нейропсихическая и кризовая формы предменструального синдрома характеризуются повышением в крови уровня пролактина. Назначение дополнительных методов диагностики диктуется формой предменструального синдрома и ведущими жалобами.
Выраженное проявление церебральных симптомов (головные боли, обмороки, головокружение) является показанием для проведения МРТ или КТ головного мозга для исключения его очаговых поражений. Показательными при нейропсихической, отечной, цефалгической и кризовой формах предменструального цикла являются результаты ЭЭГ. В диагностике отечной формы предменструального синдрома большую роль играет измерение суточного диуреза, учет количества выпитой жидкости, проведение проб для исследования выделительной функции почек (например, проба Зимницкого, проба Реберга). При болезненном нагрубании молочных желез необходимо проведение УЗИ молочных желез или маммографии для исключения органической патологии.
Обследование женщин, страдающих той или иной формой предменструального синдрома, проводится с участием врачей различных специальностей: невролога, терапевта, кардиолога, эндокринолога, психиатра и т. д.
Для подтверждения диагноза также необходимо определить уровень гормонов в крови в разные фазы менструального цикла, далее необходимо установить форму ПМС по наличию симптомов, их количеству и тяжести течения.
При некоторых формах ПМС могут быть назначены следующие обследования:
- консультация невропатолога, психиатра, эндокринолога, терапевта, кардиолога, маммолога;
- КТ, МРТ или рентген черепа;
- электроэнцефалография (ЭЭГ);
- УЗИ молочных желез и маммография;
- пробы Реберга, Зимницкого и т.п.
Читать также Гиперпролактинемия — причины, диагностика, лечение
Гинекологи рекомендуют женщинам вести ежедневник, в котором следует описывать и отмечать симптомы. Такие записи можно вести в блокноте, а можно установить специальное «женское» приложение в смартфоне, где есть возможность описания всех симптомов по дням. Данные записи помогут поставить диагноз, а также отразят динамику проводимой терапии (при её наличии).
Лечение ПМС

Как снять или облегчить предменструальный синдром? Лечение предменструального синдрома включает в себя:
— отдых;
— лечебную физкультуру;
— массаж;
— сбалансированное питание (не рекомендуется употребление спиртных напитков, шоколада и кофеина).
Предменструальный синдром — препараты
Лекарственные препараты для лечения предменструального синдрома назначаются строго индивидуально и только врачом, в зависимости от тяжести ПМС и его клинических проявлений.
При легкой форме синдрома для облегчения самочувствия обычно рекомендуют витамины, препараты магния и успокаивающие (седативные) средства.
В тяжелых случаях могут назначаться гормональные препараты, антидепрессанты, мочегонные и обезболивающие средства.
Препараты для снятия или облегчения признаков предменструального синдрома: «Валериана», «Экстаркт пиона», «Глицин», «Саридон», «Беластезин», «Спазмалгон», «Но-шпа».
В лечении предменструального синдрома применяются медикаментозные и немедикаментозные методы. Немедикаментозная терапия включает в себя психотерапевтическое лечение, соблюдение режима труда и полноценного отдыха, лечебную физкультуру, физиотерапию. Важным моментом является соблюдение сбалансированного рациона питания с употреблением достаточного количества растительного и животного белка, растительной клетчатки, витаминов. Во второй половине менструального цикла следует ограничить употребление углеводов, животных жиров, сахара, соли, кофеина, шоколада, спиртных напитков.
Медикаментозное лечение назначается врачом-специалистом с учетом ведущих проявлений предменструального синдрома. Поскольку нейропсихические проявления выражены при всех формах предменструального синдрома, то практически всем пациенткам показан прием седативных (успокоительных) препаратов за несколько дней до предполагаемого появления симптомов. Симптоматическое лечение предменструального синдрома предполагает применение болеутоляющих, мочегонных, противоаллергических препаратов.
Ведущее место в медикаментозном лечении предменструального синдрома занимает специфическая гормональная терапия препаратами-аналогами прогестерона. Следует помнить, что лечение предменструального синдрома – это длительный, иногда продолжающийся на протяжении всего репродуктивного периода процесс, требующий от женщины внутренней дисциплины и неуклонного выполнения всех предписаний врача.
Как снять ПМС народными средствами
Мелисса. 2 ст. ложки мелиссы залейте 1 стаканом кипятка. Дайте постоять 2 часа, процедите и пейте вместо чая.
Василек синий. 1 ст. ложку цветков василька залейте 1 стаканом кипятка, плотно накройте крышкой и оставьте для настаивания на 30 минут. Процедите и принимайте по 0,5 стакана несколько раз в день.
Одуванчик. 1 ст. ложку корней одуванчика залейте стаканом кипятка, дайте настояться 1-2 часа в тепле, процедите. Принимайте по четверти стакана 2-3 раза в день.
Чай из мяты и лаванды. Заварите мяту или лаванду, и пейте вместо чая.
Иван-чай. 1 ст. ложку иван-чая залейте 0,5 л воды и поставьте на медленный огонь. Прокипятите в течение 3 минут, снимите с огня, укутайте и дайте постоять 1 час. Процедите и принимайте по четверти стакана перед едой.
Зверобой с душицей. 1 ст. ложку смеси из 2 частей зверобоя и 1 части душицы залейте стаканом кипятка. Дайте постоять 1 час, после процедите. Когда охладиться принимайте треть стакана за 30 минут до еды. Для вкуса можете добавлять лимон.
Настойка календулы. Принимайте купленную готовую настойку по 10 капель 3 раза в сутки перед едой.
Настойка валерианы. Выпейте 20-30 капель настойки.
Ароматические масла. Зажгите в аромалампе лавандовое, шалфейное или масло чайного дерева, они помогут расслабиться и успокоится.
Массаж. Легкий массаж облегчит боли. Массаж заключается в поглаживании, разминании, вибрации, пилении и встряхивании прямых и косых мышц живота, грудины, поясницы, позвоночника и ягодичной области.
Снизить проявления ПМС вполне можно народными средствами, хотя перед применением спросить совета и одобрения у гинеколога крайне необходимо.
Рецепты безопасны, эффективны, способных облегчить негативные проявления синдрома:
- календула (настойка) путем приема по 10 капель 3 раза в день перед едой;
- одуванчик (корень), приготовить отвар, 1 ч. Л. залить кипятком (200 мл), настоять 15 минут, принимать при боли в груди по 0,5 стакана 3 раза в сутки до еды;
- тысячелистник + жасмин, приготовить отвар, цветки растения (30г) смешать с тысячелистником (40 г), залить кипятком (1 стакан), настоять, пить по 1/4 стакана 3 раза в сутки. Желательно начинать прием за 7 дней до начала месячных;
- приготовить сбор: крапива, манжетка, ромашка аптечная (взять по 2 части), 1 ст.л. сбора залить кипятком, настоять, пить по 150 мл 3 раза в день, проводить лечение при появлении даже незначительных признаков ПМС.
- успокоительным средством считается напиток из одуванчика (траву можно приобрести в аптеке). 1 ст. л. залить кипятком (2 стакана), выстоять 1 сутки, процедить, принимать по 1/4 стакана незадолго до еды 3-4 раза в день. Можно приготовить сбор: мята + мелисса + валериана + ромашка + жасмин. 2 ст.л. залить кипятком, настоять, принимать 3 раза в день по 0,5 стакана до достижения желаемого эффекта.
Синдром будет проходить гораздо легче, если по утрам проводить зарядку, не допускать депрессивных проявлений, нормализовать сон, смягчить перепады настроения приемом витаминов B, C, сохранять работоспособность в дневное время суток.
Важно направить лечение для повышения уровня эндорфина, как гормона радости, больше улыбаться и всячески отгонять от себя лень, тоску, подавленное настроение. Женщинам рекомендуется в часы отдыха заняться любимым хобби (шитье, рукоделие, вязание). Труд облагораживает, успокаивает, укрепляет нервы и психику.
Синдром ПМС – не заболевание, но способен сильно повлиять на самочувствие, а впоследствии – негативно на организм в целом. Не стоит игнорировать появление психической неустойчивости, это повод для обращения к специалистам, проведения обследования.
Профилактика ПМС
Чтобы предменструальный синдром проходил менее болезненно и не доставлял неудобства представительницам прекрасного пола и окружающим их людям, необходимо придерживаться следующих рекомендаций:
— питайтесь правильно, преимущественно пищей богатой на витамины и микроэлементы;
— принимайте дополнительно витамины, особенно зимой и весной;
— ограничьте себя в употреблении кофеиносодержащих напитков – кофе, энергетические напитки;
— высыпайтесь, соблюдайте режим труда и отдыха;
— ведите активный образ жизни (бегайте, катайтесь на велосипеде, роликах, плавайте и т.д.);
— чаще гуляйте на свежем воздухе;
— чаще улыбайтесь, старайтесь всегда быть в хорошем настроении;
— откажитесь от вредных привычек.
Все вышеперечисленные советы не только облегчат ПМС, но и укрепят здоровье в целом.
К кому обратится при ПМС?
- Гинеколог;
- Терапевт.